食道がんとは
食べた物を胃へと運ぶ消化管の入り口が食道です。食道自体に消化機能はありませんが、食道壁のぜん動運動と、粘液の分泌によって食べた物を通りやすくしており、下部食道括約筋によって、胃からの逆流を防ぐためにしっかりと噴門を締めて蓋をする役割などを果たしています。
この食道に発生するがんが食道がんです。食道の周辺には重要な血管やリンパ管があり、また心臓や肺、気管支などにも近いため、がんが進行すると近接する臓器への浸潤や血管やリンパ管を伝っての転移などが起こりやすく、危険ながんの一つです。
食道がんには主に扁平上皮がんと腺がんの二つのタイプのがんがあります。扁平上皮がんは食道本来の粘膜である扁平上皮から発生し、わが国では食道がんの90%は扁平上皮がんです。一方、腺がんは胃酸が食道に逆流することによって起こる逆流性食道炎を背景として起こることが多く、欧米では食道がんの半数以上を占めています。
近年、食生活の欧米化や肥満の増加に伴い、わが国でも食道腺がんが増加傾向にあります。食道がんは40歳代後半から70歳代までに発症しやすく、また6対1と圧倒的に男性に多いことが特徴です。
食道がんの原因
 日本で多くみられる扁平上皮がんは、喫煙と飲酒が発症のリスクを大きく高めることが知られています。特に少量の飲酒ですぐ顔が赤くなる人が、習慣的に飲酒することによって食道がんや咽頭がん、喉頭がんのリスクが高くなることがわかっています。
日本で多くみられる扁平上皮がんは、喫煙と飲酒が発症のリスクを大きく高めることが知られています。特に少量の飲酒ですぐ顔が赤くなる人が、習慣的に飲酒することによって食道がんや咽頭がん、喉頭がんのリスクが高くなることがわかっています。
これは、体内でアルコールから作られる発がん物質のアセトアルデヒドの分解が遅く、蓄積されてしまうことが原因とされています。
また、飲酒と喫煙の双方の習慣がある人は、食道がんの発症リスクが飲酒と喫煙のどちらか一方の人より高くなることも報告されています。そのほかにも、熱いものを習慣的に飲む人も食道がん発症のリスク要因となります。
一方、欧米に多い腺がんタイプの食道がんは、逆流性食道炎によって、食道粘膜の扁平上皮が胃の粘膜を構成する円柱上皮に置き換わるバレット食道になることで発症しやすくなります。
近年、日本でも食生活の変化によって、逆流性食道炎や炎症症状のない非びらん性胃食道逆流症が増えております。一方で禁煙習慣が定着してきたことで、将来的には腺がんが増加すると考えられています。胃食道逆流症には肥満などの生活習慣も大きく関わっているため減量を含めた生活習慣のコントロールが大切になってきます。
食道がんの症状
 多くのがんと同様、早期にはほとんど自覚症状はありません。そのため、胃カメラ検査などで偶然発見されることがほとんどです。少し進行した状態になると、食物を飲み込む際に若干しみる、チクチクするというような感覚が現れることがあります。
多くのがんと同様、早期にはほとんど自覚症状はありません。そのため、胃カメラ検査などで偶然発見されることがほとんどです。少し進行した状態になると、食物を飲み込む際に若干しみる、チクチクするというような感覚が現れることがあります。 がんが大きくなってくると、のどがつかえる感じや、声がれ、風邪でもないのに続く咳などの症状が起こり、さらに進行すると体重減少などもきたすようになります。
食道がんの検査・診断
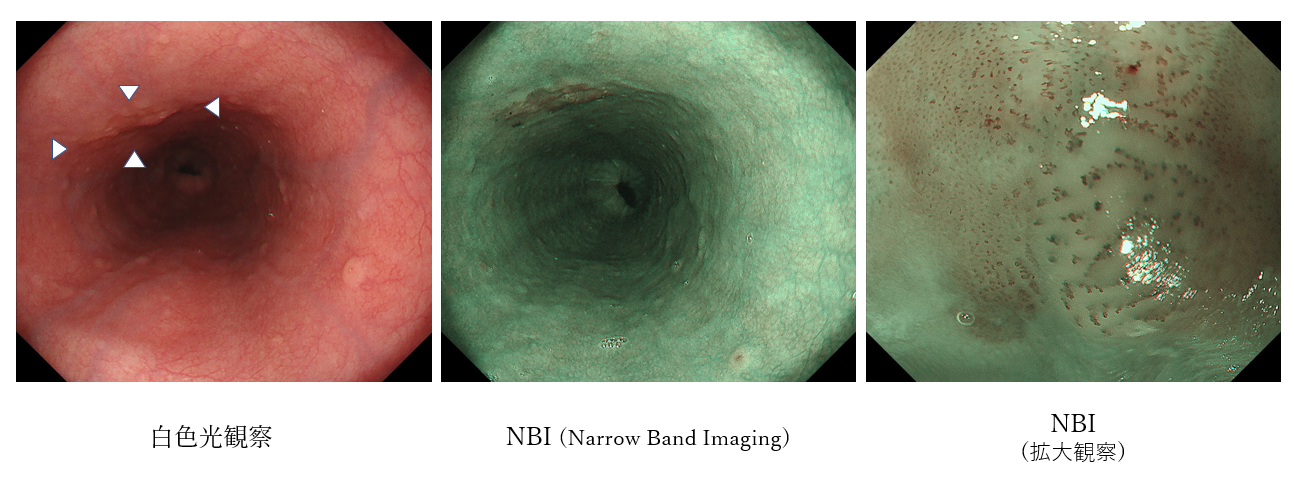
自覚症状のでない早期の食道がんであっても、胃カメラ検査で発見は可能です。当院では、内視鏡システムとして、オリンパス社の最新の最上位機種である「EVIS X1」を導入しております。この「EVIS X1」を使用し、狭帯域光観察(NBI:Narrow Band Imaging)モードで食道全体を観察することで、従来よりも食道がんを発見する精度が高くなりました。
10mmの早期食道がんです。白色光観察ではわかりづらい病変も、NBIモードでは周囲との色調の違いで病変を視認しやすくなります。また、当院でも導入している拡大内視鏡を併用して病変の血管模様を詳細に観察することで、リアルタイムに病変の診断と治療方針を決定することが可能となります。
当院では、日本消化器内視鏡学会が認定する内視鏡専門医・指導医である医師が、すべての内視鏡検査を行います。国内外で内視鏡の診断・治療、技術指導などを数多く経験してきた熟練の手技で内視鏡検査を行うことで、正確な診断が可能となります。また、鎮静剤を使ってウトウトと眠っているような状態で検査を受けていただくことが可能ですので、遠慮なくご相談ください。
食道がんの治療
 早期のうちに発見することができれば、体に負担の少ない治療(内視鏡治療)で完治させることができます。ある程度進行している場合には、手術、放射線療法、化学療法を組み合わせた治療が行われます。
早期のうちに発見することができれば、体に負担の少ない治療(内視鏡治療)で完治させることができます。ある程度進行している場合には、手術、放射線療法、化学療法を組み合わせた治療が行われます。
喫煙・飲酒の習慣がある方、熱いものを習慣的に飲む方だけではなく、過去にバレット食道と診断された方は発がんのリスクが高くなるため、定期的に胃カメラ検査を受けて、早期のうちにがんを発見できるように努めましょう。また、食道腺がんは、ピロリ菌陰性でもリスクが高くなることがわかっています。ピロリ菌陰性の方は胃がんのリスクが低いと安心せず、定期的に胃カメラ検査を受けるようにしましょう。
よくある質問
食道がんの初期症状にはどのようなものがありますか?
初期の食道がんでは、ほとんど症状が出ないことも多いのが特徴です。進行に伴い、次のような症状が現れることがあります。
- 食べ物がつかえる感じ
- 飲み込みにくさ(嚥下障害)
- 胸の違和感やしみる感じ
- 食事中の痛み
- 体重減少
- 声のかすれ
胸や喉の違和感が続く場合は、内視鏡検査(胃カメラ検査)による早期評価が重要です。
食道がんになりやすい人の特徴はありますか?
食道がんの発症には、生活習慣や体質、慢性的な刺激が深く関係しています。特に以下のような要因がリスクとして知られています。
- 喫煙・過度の飲酒
とくに飲酒と喫煙を併せ持つ方はリスクが高くなります。 - 熱い飲食物の習慣的摂取
熱いお茶や汁物を日常的に摂る習慣は、食道粘膜への慢性的刺激となります。 - 逆流性食道炎・バレット食道
胃酸の逆流が長期間続くことで、食道腺がんのリスクが上昇します。 - 栄養バランスの偏り
野菜や果物の摂取不足、ビタミン欠乏も関与するとされています。 - 中高年の男性
特に50歳以上の男性で発症率が高い傾向があります。 - 顔が赤くなりやすい体質(アルコール感受性が高い方)
お酒で顔がすぐ赤くなる方は、アセトアルデヒド分解能が低く、食道がんのリスクが高いことが知られています。
これらのリスク因子を複数持つ方は、症状がなくても定期的な胃カメラ検査によるチェックが早期発見につながります。
食道がんはどのような検査で診断されますか?
食道がんの診断では、**内視鏡検査(胃カメラ検査)**が最も重要です。以下の検査を組み合わせて、がんの有無や進行度を正確に評価します。
- 上部消化管内視鏡検査(胃カメラ検査):
食道粘膜を直接観察し、色調変化や隆起・陥凹などの微細な異常を確認します。拡大内視鏡や画像強調観察(NBI)を用いることで、早期がんの発見率が向上します。 - 生検(組織検査):
内視鏡中に疑わしい部位から組織を採取し、病理診断でがんかどうかを確定します。 - 画像検査(CT・MRI・PET):
がんの深達度やリンパ節転移、他臓器転移の有無を評価し、治療方針決定に役立ちます。 - 超音波内視鏡検査(EUS):
食道壁への浸潤の深さを詳しく評価し、内視鏡治療が可能かどうかの判断に用いられます。
これらの検査を段階的に行い、早期がんか進行がんなのかを見極めた上で最適な治療法を選択します。
食道がんは治りますか?
治療は早期発見が最も重要な鍵になります。
- 早期食道がんでは、内視鏡治療(ESDなど)や外科的切除で根治が期待できるケースが多く、身体への負担も比較的少なく済みます。
- 進行した食道がんでは、がんの広がりや全身状態に応じて、手術・化学療法・放射線治療を組み合わせた集学的治療が行われます。
治療成績や予後はがんの進行度(ステージ)・年齢・合併症の有無などによって異なりますが、 症状が出る前に見つかれば見つかるほど、生存率と生活の質(QOL)は大きく向上します。
そのため、飲み込みにくさや胸の違和感がある場合はもちろん、リスク因子(飲酒・喫煙・逆流性食道炎など)がある方は症状がなくても定期的な胃カメラ検査が重要です。
食事や生活習慣で注意すべきことはありますか?
食道がんの予防や治療後の再発リスク低減のためには、日常の食事・生活習慣の見直しが重要です。
食事面のポイント
- 熱すぎる飲食物を避ける(熱いお茶・熱燗などは食道粘膜への刺激になります)
- 刺激物・塩分の強い食品を控える(香辛料、塩辛い食品)
- 野菜・果物を十分に摂取し、ビタミン・抗酸化成分を意識する
- よく噛んでゆっくり食べ、食道への物理的刺激を減らす
生活習慣の注意点
- 禁煙:喫煙は食道がんの最大の危険因子の一つです
- 飲酒は控えめに(特に多量飲酒・顔が赤くなりやすい体質の方は注意)
- 逆流性食道炎の管理(寝る直前の食事を避け、肥満を改善)
- 十分な睡眠とストレス管理を心がけ、免疫バランスを整える
これらは食道がんの予防だけでなく、治療後の回復や再発予防にも有効です。個々の体調や治療状況により適切な内容は異なるため、医師と相談しながら無理のない範囲で継続することが大切です。
どのような場合に受診や検査を受けるべきですか?
食道がんは初期には症状が乏しい一方、進行すると治療が複雑になる疾患のため、「軽い症状の段階」での受診・検査が重要です。以下のような場合は、早めに消化器内科を受診し、胃カメラ検査を検討しましょう。
症状からみた受診の目安
- 食べ物や飲み物がつかえる感じ、飲み込みにくさが続く
- 胸の違和感・しみる感じ・胸痛がある
- 食事量が変わらないのに体重が減少している
- 声のかすれ、慢性的な咳、喉の違和感が続く
- 吐血や黒色便を認めた場合(緊急受診が必要)
リスク因子がある方の検査の目安
- 喫煙習慣がある方
- 飲酒量が多い方、または少量の飲酒で顔が赤くなる体質の方
- 逆流性食道炎が長期間続いている方
- 食道がんの家族歴がある方
- 40歳以上で胃カメラ検査をしばらく受けていない方
症状がなくても、これらのリスク因子がある方は、定期的な内視鏡検査によるチェックが早期発見につながります。「少し気になる」段階での受診が、将来の大きな治療を防ぐことにつながります。
監修:名古屋むらもと内視鏡クリニック 栄院
院長 村元喬











